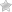Содержание
Целый ряд заболеваний пародонта протекает с характерными 
Содержание
- Сбор анамнеза
- К какому специалисту обратиться
- Методы диагностики
- Проба Шиллера-Писарева
- Проба Парма
- Волдырная проба Олдрича
- Индекс Федорова-Володкиной
- Ортопантомография
- Эхоостеометрия
- Дифференциальная диагностика
- Вероятность врачебной ошибки
- Видео
- Заключение
Сбор анамнеза
Сбор анамнеза при диагностике пародонта включает в себя:
- Опрос (сбор жалоб).
- Стоматологическое обследование в целях оценки состояния челюстной системы.
- Определение местных факторов, которые могут способствовать развитию заболевания.
- Выявление общих причин патологии (могут потребоваться дополнительные обследования, в том числе у смежных специалистов).
Дети обычно, кроме боли, ни на что не жалуются. В случае с патологиями пародонта нужно задавать конкретные вопросы на тему кровоточивости десен, запахе изо рта, сухости, пр.
Также при сборе анамнеза нужно учитывать особенности развития ребенка, перенесенные ранее, сопутствующие заболевания систем и органов, принимаемые медикаменты. Принимается во внимание наследственный фактор, вредные привычки, сроки смены зубов, характер жевания и дыхания. Врач должен выяснить, когда именно дали о себе знать первые признаки заболевания, как протекала патология, были ли улучшения, ухудшения. Пациент должен рассказать специалисту, как он лечился, и давала ли такая терапия требуемые результаты.
К какому специалисту обратиться
Заболеваниями пародонта занимается врач-пародонтолог – он располагает достаточными знаниями, опытом, специальным оборудованием и инструментом для проведения исследований, поэтому сможет поставить точный диагноз.
Если в районной поликлинике или частном медучреждении в вашем районе пародонтолога нет, можете обратиться к стоматологу-терапевту. Он также сможет провести осмотр ротовой полости, выявить характерные симптомы и поставить диагноз. Проведение дополнительных исследований (пробы, рентген, пр.) в большинстве случаев является обязательным. Они могут использоваться по отдельности либо дополнять друг друга.
Методы диагностики
Рассмотрим основные методики, используемые для диагностики заболеваний пародонта.
Проба Шиллера-Писарева
Пробу Шиллера-Писарева в стоматологии используют в целях определения степени интенсивности воспалительного процесса в десне. Для этого десну смазывают раствором с 1 г кристаллического йода, 2 г калий йодида, 40 мл воды дистиллированной.
Полностью здоровая десна окрашивается в желтый с соломенным оттенком цвет, воспаленная становится коричневой. С учетом степени воспалительного процесса оттенок может быть светло-бежевым, обычным или темно-бурым.
Проба Парма
Проба Парма (бензидиновая) позволяет точно определять количество гноя в пародонтальных карманах. Основной ее принцип состоит в изменении оттенка реактива при взаимодействии с гнойным содержимым.
С этой целью каплю раствора перекиси 3% смешивают с каплей раствора бензидина, полиэтиленгликоля, уксусной кислоты, вводят смесь на турундочке в карман. Ватка начинает окрашиваться в голубой, голубовато-зеленый или зеленый цвет в зависимости от характера гнойного экссудата.
Волдырная проба Олдрича
Волдырная проба используется для определения степени гидрофильности тканей, а также диагностики скрытых отеков ротовой полости. В ее основе лежит разница в скоростях рассасывания введенного в ткани изотонического раствора хлорида натрия. 0,2 мл средства тонкой иглой вводят под эпителий слизистой нижней губы, десны либо щеки до появления прозрачного пузырька.
В норме этот пузырек должен рассосаться за час, если этот период будет меньше, можно говорить об увеличенной гидрофильности тканей, больше – о пониженной.
Волдырная проба Олдрича может быть единичной и множественной, но для получения точных данных рекомендуется делать несколько пузырьков одновременно.
Волдырная проба определяет чувствительность тканей к гистамину (компоненту, принимающему участие в различных аллергических реакциях). Методика основывается на взаимосвязи размеров гистаминовой папулы и содержания в крови гистамина. В данном случае папулы измеряются на предплечье – норма составляет 5 мм, зона покраснения может быть до 20 мм.
Индекс Федорова-Володкиной
Индекс Федорова-Володкиной определяет наличие налета на зубах нижней и верхней челюстей. Сумма баллов, полученная при изучении состояния каждого зуба, делится на число зубов. Результаты:
- 1.1-1.5 баллов – хорошая гигиена;
- 1.6-2.0 баллов – нормальная гигиена;
- 2.1-2.5 баллов – неудовлетворительный уход;
- 2.6-3.4 – плохая гигиена ротовой полости;
- 3.5-5 баллов – очень плохой уход.
Ортопантомография
Сниженные лучевые нагрузки позволяют получать увеличенные изображения всех отделов зубочелюстного аппарата. Если условия исследования соблюдаются, получаются идентичные снимки, необходимые для оценки эффективности проводимых мероприятий.
Чтобы оценить состояние зубочелюстной системы, нужно будет сделать не меньше 8 контактных внутриротовых ортопанотомограмм зубов.
Эхоостеометрия
Ультразвуковая остеометрия (или эхоостеометрия) — методика количественной оценки физиологического состояния плотности тканей кости путем измерения времени, которое нужно УЗ-колебаниям для прохождения через изучаемый участок. В плотных средах звук проходит достаточно быстро, и наоборот. Эхоостеометрия очень чувствительна по отношению к изменениям насыщенности костной ткани минералами, поэтому дает объективную информацию о показателях плотности кости, позволяет оценивать ее механические свойства в исследуемой области.
Дифференциальная диагностика
Главный дифференциально-диагностический симптом гингивитов – отсутствие изменений в костном основании пародонта. Степень тяжести гингивитов определяется с учетом совокупности происходящих в организме изменений, вовлеченностью тканей десны в патологический процесс.
Для тяжелого язвенного и хронического катарального гингивита характерно поражение межзубной десны, для среднего – маргинальной и межзубной, для тяжелого – всей десны, в том числе альвеолярной. Гипертрофический гингивит средней тяжести сопровождается выраженной гиперплазией десны – до трети при легкой степени, до половины при средней и более половины при тяжелой.
Дифференциальная диагностика катарального, гипертрофического, хронического гингивитов связана с общностью клинической картины – все больные жалуются на сильную кровоточивость, изменения десневого края. Поролиферативному процессу при гипертрофическом гингивите обычно предшествует катаральное воспаление, из-за чего на челюстях признаки могут быть разными. Отличия состоят в разности общесоматических заболеваний – катаральный гингивит вызывают патологии сердца и сосудов, ЖКТ, крови, гипертрофический – гормональные изменения.
Дифференциальная диагностика гингивита язвенно-некротического типа и генерализованного пародонтита заключается в различии уникальных симптомов. В обоих случаях больной жалуется на слабость, присутствуют признаки интоксикации, отекает и становится красной десна, появляются боли в ротовой полости. При этом при язвенно-некротическом гингивите будет серый налет на краю десны, могут отмирать сосочки. Удалять налет больно, могут возникать кровотечения. При пародонтите образуются карманы, часто с гнойным содержимым, переходная складка сглажена, могут появляться свищи. Изменений в костных тканях на рентгеновском снимке не будет только при язвенно-некротическом гингивите.
Также нужно уметь отличать генерализованный хронический гингивит от генерализованного пародонтита. Общие жалобы – кровоточивость десен, гиперемия десны, отек, образование мягкого налета и твердого камня, высокие индексы ИГ, РМА, положительная проба Шиллера-Писарева. Различия – при пародонтите будут определяться зубодесневые карманы, обычно присутствует резорбция ткани кости межальвеолярной перегородки.
Функциональные методы – реопародонтография, полярографня – в дифференциальной диагностике бессильны.
Обязательно проводится дифференциальная диагностика гипертрофического локализованного гингивита и эпулиса. Общие признаки – пролиферация десны на маленьком участке (область 1-2 зубов). Форма опухоли грибовидная или листовидная, цвет ярко-красный, с синюшным либо бурым оттенков, в костной ткани у ножки эпулиса отмечается разрежение. Локализованный пародонтит затрагивает не более 5 зубов, генерализованный занимает большую область. Хроническому пародонтиту в большинстве случаев в течение нескольких лет предшествует гипертрофический либо катаральный. Степень тяжести определяется с учетом резорбции костной ткани, глубины зубодесневого кармана, патологической подвижности зубов.
Острый или обострившийся хронический периодонтит и острый пародонтит дифференцируются следующим образом. Общие моменты – общее состояние больного ухудшается, развивается болезненность отдельных зубов (усиливается при сжатии челюсти, приеме пищи), становится заметным отек слизистой, гиперемия, может развиваться инфильтрат либо абсцесс. Но при пародонтитах абсцессы периодически появляются на разных участках, имеют единичный характер, следуют друг за другом с интервалом в 5-7 дней, располагаются у края десны и пародентальным карманом не совмещаются. Такие абсцессы совмещаются со свищевым ходом, на рентгене определяются резорбция костных тканей альвеолярных отростков с выраженным преобладанием вертикально расположенных карманов.
Дифференциация генерализованного хронического пародонтита от парадонтоза, который осложнен воспалением, определяется по общности некоторых симптомов.Среди них гиперемия, отек десны, наличие зубодесневых карманов, налет, зубной камень, иногда из карманов выходит отделяемое, зубы становятся подвижными. Отличие – при пародонтозе будут участки ретракции десневого края без пародонтальных карманов, практически всегда есть клиновидные дефекты. Рентген показывает смешанный тип резорбции, костные карманы вертикальные, неглубокие, есть участки горизонтальной атрофии.
Рассмотрим принципы дифференциальной диагностики гиперстезии при хронических пульпитах и пародонтитах. Общие признаки – чувствительность по отношению к термическим раздражителям, длительный характер болей. При пародонтите при этом определяться будет только обнаженный цемент, чаще всего многокорневых зубов, при пульпитах присутствуют кариозные полости, маскирующиеся отечным десневым сосочком.
Дифференциальная диагностика генеролизованного хронического пародонтита и эозинофильной гранулемы основывается на общности следующих симптомов – подвижность пары премоляров, двух-трех моляров, кровоточивость десен, наличие пародонтальных карманов. Различия – при эозинофильной гранулеме нет местной причины, в пародонтальных карманах отсутствует гнойное отделяемое, сам патологический процесс занимает до двух месяцев, рентген показывает резорбции четкой округленной либо овальной формы.
Дифференциальная диагностика парадонтозов и инволютивных процессов основывается на общности ретракции десневого края, подвижности зубов, резорбции костной ткани. Отличия – в пожилом возрасте ретракция десневого края часто бывает неравномерной, как и подвижность зубов, может развиваться патологическая стираемость эмали разной выраженности. Очагового, диффузного остеопороза, локализуемого в альвеолярном отростке челюстей, нет.
При выполнении дифференциальной диагностике патологий пародонта необходимо обязательно учитывать заболевания крови, туберкулез, сифилис. На данный момент известен целый ряд исследовательских методик, применяемых при заболеваниях пародонта, большая их часть относится к функциональным.
Вероятность врачебной ошибки
С помощью клинических, лабораторных показателей, комплекса дифференциальных и диагностических критериев врач сможет поставить точный диагноз, избежав самых распространенных ошибок, которые специалисты допускают при диагностике заболеваний пародонта.
На этапе планирования схемы исследования можно и нужно будет дать прогноз заболевания – в целом для ротовой полости и отдельных зубов. Учтите, что прогноз легкой, средней степени пародонтита, хронического гингивита не вызывает сложностей у пожилых людей, но не всегда очевиден при постановке диагноза у молодых женщин и мужчин, подростков. Агрессивные, тяжелые формы заболевания всегда тяжело прогнозируемые.
Врачебную ошибку при постановке диагноза полностью исключать нельзя, но грамотный подход способен свести ее к минимуму.
Подробности о диагностировании пародонтоза смотрите на видео
Заключение
- Дифференциальная диагностика позволяет отличать заболевания пародонта друг от друга и назначать корректное лечение. С ее помощью можно исключить схожие патологии, такие как пародонтит или гипертрофический гингивит.
- Для постановки точного диагноза используются лабораторные и инструментальные методики (при необходимости их можно комбинировать).
- Если врач добросовестно подходит к выполнению диагностических мероприятий, диагноз будет поставлен точно с гарантией 95%.
- Многочисленные индексы позволяют объективно характеризовать гигиеническое состояние слизистых полости рта, степень воспаления в десне, состояние сосудов в тканях пародонта, кости.
Частые вопросы
Какие современные методы диагностирования пародонтоза существуют?
Существует несколько современных методов диагностирования пародонтоза, включая клинический осмотр, рентгенографию, измерение глубины карманов зуба, использование специальных инструментов для оценки состояния тканей пародонта.
Какие преимущества предоставляет дифференциальный анализ при диагностике пародонтоза?
Дифференциальный анализ позволяет выявить различия между пародонтозом и другими заболеваниями полости рта, такими как гингивит или периодонтит, что помогает точнее определить диагноз и назначить соответствующее лечение.
Полезные советы
СОВЕТ №1
Посетите стоматолога регулярно для профилактических осмотров и диагностики пародонтоза. Раннее выявление заболевания позволит своевременно начать лечение и предотвратить развитие осложнений.
СОВЕТ №2
Изучите симптомы пародонтоза и обратите внимание на признаки заболевания, такие как кровоточивость десен, отток десен от зубов, появление зазубрин на шейках зубов. Это поможет вовремя обратиться к специалисту.
СОВЕТ №3
Исследуйте современные методы диагностирования пародонтоза, такие как рентгенография, ультразвуковая диагностика, компьютерная томография. Это поможет вам быть информированным пациентом и обсудить с врачом наиболее эффективные методы диагностики в вашем конкретном случае.